想知道人工椎間盤種類有哪些?健保給付條件為何? 本文完整解析人工椎間盤置換手術流程、費用比較與各類材質優缺點,深入探討術後後遺症、常見副作用及復健關鍵,提供從術前評估到術後照護的完整指南!
目錄
近年來,隨著醫療科技的進步,人工椎間盤手術逐漸成為治療頸椎、腰椎退化性疾病的主流方案。然而,患者對人工椎間盤的種類、費用、手術風險及健保給付等問題仍存在諸多疑問。本文將從八大核心維度切入,結合醫學研究與臨床案例,為讀者提供一份實用指南。
一、人工椎間盤種類:材料與設計的演進
人工椎間盤的研發核心在於「生物相容性」與「運動功能復原」。目前市面上的主流產品可分為以下三類:
(一)按材料分類
- 人工椎間盤種類——全陶瓷人工椎間盤
- 採用氧化鋁或氧化鋯陶瓷,耐磨性強、生物惰性高,適用於對金屬過敏的患者。
- 缺點:抗衝擊性較弱,若患者體重過重或從事高強度勞動,可能增加碎裂風險。
- 費用參考:單節段約新台幣80萬至120萬元,健保僅給付部分材料費(需符合適應症)。
- 人工椎間盤種類——金屬-聚乙烯人工椎間盤
- 終板為鈦合金或鈷鉻合金,核心為超高分子量聚乙烯,適用於中老年患者。
- 缺點:聚乙烯長期磨損可能產生碎屑,誘發骨溶解。
- 費用參考:單節段約新台幣50萬至80萬元,健保給付比例約30%至50%。
- 人工椎間盤種類——全金屬人工椎間盤
- 採用鈦合金或鈷鉻合金,抗疲勞強度高,適用於年輕、活動量大的患者。
- 缺點:金屬離子釋放可能引發局部組織反應。
- 費用參考:單節段約新台幣70萬至100萬元,需自費部分較高。
(二)按設計分類
- 固定式人工椎間盤
- 終板與核心固定連接,適用於單節段退化性疾病,術後穩定性高。
- 缺點:活動度受限,可能加速鄰近節段退化。
- 活動式人工椎間盤
- 模擬自然椎間盤的六向運動,適用於多節段退化或對活動度要求高的患者。
- 缺點:結構複雜,手術難度大,術後翻修率較高。
- 半限制式人工椎間盤
- 平衡穩定性與活動度,為近年主流設計,臨床效果優於傳統融合術。
(三)特殊用途人工椎間盤
- 可吸收人工椎間盤
- 材料為聚乳酸等可降解聚合物,適用於年輕患者,術後可逐漸被自體組織替代。
- 缺點:機械強度不足,僅適用於輕度退化病例。
- 3D列印個性化人工椎間盤
- 根據患者CT影像定制,完美貼合骨骼結構,但費用高昂(單節段約新台幣150萬元起)。
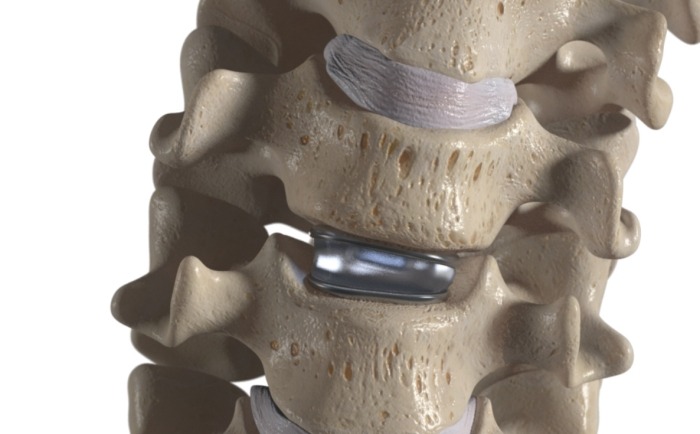
二、人工椎間盤費用:從手術到術後的經濟考量
人工椎間盤手術的總費用由多項因素決定,以下為詳細拆解:
(一)人工椎間盤費用構成
| 項目 | 費用範圍(新台幣) | 備註 |
|---|---|---|
| 人工椎間盤材料費 | 30萬-150萬 | 依材料與節段數調整 |
| 手術費 | 15萬-30萬 | 含麻醉、器械、耗材 |
| 住院費 | 5萬-10萬 | 依住院天數(通常5-7天) |
| 術後復健費 | 3萬-8萬 | 含物理治療、支具費用 |
| 總計 | 53萬-198萬 | 平均單節段約80萬-120萬 |
(二)影響人工椎間盤費用的因素
- 節段數:每增加一節段,費用增加約30%-50%。
- 醫院等級:醫學中心費用較地區醫院高15%-20%。
- 醫師資歷:名醫主刀可能加收10%-20%手術費。
- 材料品牌:進口品牌(如Zimmer Biomet、Medtronic)較國產貴20%-30%。
(三)健保給付現況
- 給付範圍:僅限單節段退化性疾病,且需滿足以下條件:
- 經保守治療無效6個月以上
- 影像學證實嚴重椎間盤退化
- 無骨質疏鬆、感染等禁忌症
- 自費比例:
- 材料費自費約50%-70%(如全陶瓷人工椎間盤自費額可達新台幣70萬元)
- 手術費自費約10%-20%
- 商業保險:部分高端醫療險可補償自費部分,但需注意免責條款(如既往症不保)。
三、人工椎間盤手術:流程與術前準備
人工椎間盤手術的流程可分為術前評估、手術執行、術後管理三階段:
(一)術前評估
- 影像學檢查:
- 必做項目:MRI、CT、X光(立位側位片、屈伸動力位片)
- 選做項目:骨密度檢查(女性患者必做)
- 實驗室檢查:
- 凝血功能、肝腎功能、感染四項(HIV、梅毒、乙肝、丙肝)
- 多學科會診:
- 骨科醫師、麻醉科醫師、復健科醫師共同評估手術可行性。
(二)手術流程
- 麻醉方式:
- 全身麻醉為主,部分醫院嘗試區域麻醉(減少術後嘔吐)。
- 手術入路:
- 頸椎:前路(ACDF)或後路(PCF)
- 腰椎:前路(ALIF)、側路(XLIF)或後路(PLIF)
- 關鍵操作:
- 徹底切除退化椎間盤組織
- 終板打磨至點狀出血(促進骨整合)
- 試模測試活動度後植入人工椎間盤
(三)術後管理
- 疼痛控制:
- 術後24小時內使用患者自控式止痛泵(PCA)
- 48小時後改口服非類固醇抗發炎藥(NSAIDs)
- 感染預防:
- 術前1小時預防性投藥(頭孢唑啉)
- 術後留置引流管72小時(每日引流量
- 早期活動:
- 術後6小時開始踝關節主動屈伸運動
- 術後第2天佩戴支具下床活動(每日活動時間
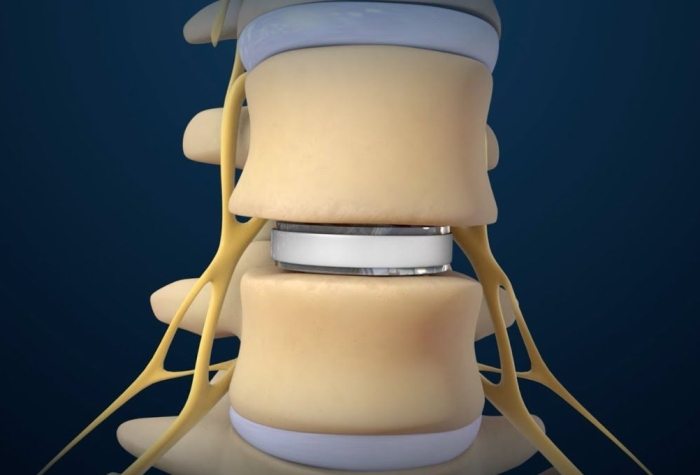
四、人工椎間盤置換術:適應症與禁忌症
人工椎間盤置換術並非萬能,需嚴格掌握適應症與禁忌症:
(一)適應症
- 頸椎人工椎間盤置換術:
- 單節段頸椎間盤突出伴神經根或脊髓壓迫
- 年齡18-60歲(骨骼成熟且無嚴重退化)
- 無後縱韌帶骨化或黃韌帶肥厚
- 腰椎人工椎間盤置換術:
- 單節段腰椎間盤突出伴坐骨神經痛
- 椎間隙高度>5mm(避免置入後移位)
- 無嚴重腰椎滑脫(Meyerding分級
(二)禁忌症
- 絕對禁忌症:
- 活動性感染(如頸椎結核、腰椎化膿性脊椎炎)
- 嚴重骨質疏鬆(T值
- 惡性腫瘤骨轉移
- 相對禁忌症:
- 肥胖(BMI>30)增加假體沉降風險
- 吸菸者(尼古丁抑制骨整合)
- 重體力勞動者(假體磨損加速)
五、人工椎間盤缺點:臨床數據揭露的真相
儘管人工椎間盤技術成熟,但仍存在以下缺點:
(一)人工椎間盤缺點——術後翻修率高
- 頸椎人工椎間盤:10年翻修率約8%-15%
- 腰椎人工椎間盤:10年翻修率約12%-20%
- 主要原因:假體沉降、異位骨化、鄰近節段退化
(二)人工椎間盤缺點——活動度損失
- 術後1年活動度僅恢復至術前的70%-80%
- 長期(>10年)可能因纖維囊形成而活動度進一步下降
(三)人工椎間盤缺點——對骨質要求高
- 終板厚度需>3mm,骨密度T值>-2.5
- 骨質疏鬆患者術後假體下沉風險增加3倍
(四)人工椎間盤缺點——材料壽命有限
- 聚乙烯核心磨損率約0.1mm/年,10年後可能需翻修
- 陶瓷假體雖耐磨,但碎裂後難以修復
(五)人工椎間盤缺點——術後復健週期長
- 完全恢復需6-12個月,期間需避免彎腰、提重物
- 職業駕駛員、運動員等需轉職或降低活動強度
六、人工椎間盤後遺症:不可忽視的長期影響
人工椎間盤術後可能出現以下後遺症:
(一)人工椎間盤後遺症——異位骨化
- 發生率:頸椎約5%-10%,腰椎約8%-15%
- 症狀:頸部僵硬、腰痛、活動度受限
- 預防:術後使用非類固醇抗發炎藥(如吲哚美辛)3-6周
(二)人工椎間盤後遺症——鄰近節段退化
- 10年內發生率約20%-30%
- 機制:假體承重增加鄰近節段壓力
- 處理:輕度退化可保守治療,重度需二次手術
(三)人工椎間盤後遺症——神經損傷
- 頸椎手術神經根損傷率約1%-2%
- 腰椎手術馬尾神經損傷率約0.5%-1%
- 症狀:肢體麻木、肌力下降、大小便失禁
(四)人工椎間盤後遺症——假體移位
- 早期移位(
- 晚期移位(>3個月):多因骨質吸收或外力創傷
- 處理:輕度移位可保守觀察,重度需翻修
(五)人工椎間盤後遺症——深靜脈血栓(DVT)
- 發生率約2%-5%,高危人群:
- 年齡>60歲
- 肥胖(BMI>28)
- 既往DVT病史
- 預防:術後使用彈性繃帶、早期下床活動
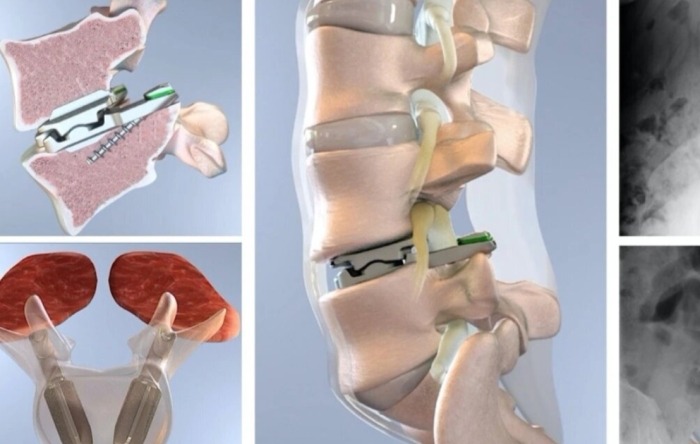
七、人工椎間盤副作用:短期與長期的風險
人工椎間盤的副作用可分為短期與長期兩類:
人工椎間盤副作用(一)短期副作用(術後3個月內)
- 喉返神經損傷(頸椎手術特有):
- 發生率約1%-3%
- 症狀:聲音嘶啞、吞嚥困難
- 恢復時間:3-6個月
- 食道損傷:
- 發生率
- 症狀:頸部疼痛、吞嚥痛
- 處理:禁食、鼻胃管營養支持
- 椎動脈損傷:
- 發生率
- 症狀:術後頭暈、暈厥
- 緊急處理:血管介入治療
人工椎間盤副作用(二)長期副作用(術後1年以上)
- 假體周圍骨溶解:
- 發生率約3%-5%
- 機制:聚乙烯磨屑誘發巨噬細胞反應
- 診斷:MRI顯示假體周圍低信號區
- 過敏反應:
- 金屬過敏發生率約1%-2%
- 症狀:局部紅腫、疼痛
- 處理:翻修時更換假體材料
- 心理影響:
- 約10%患者術後出現焦慮、抑鬱
- 與術後疼痛、活動受限、經濟壓力相關
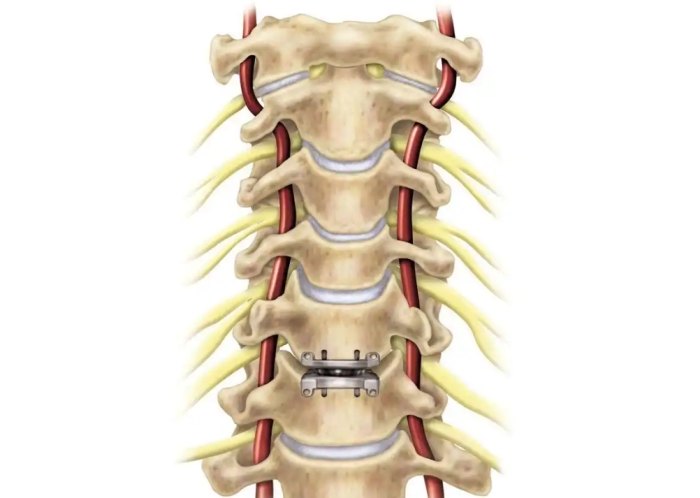
八、人工椎間盤健保:給付範圍與申請流程
(一)人工椎間盤健保給付條件
- 疾病編碼:
- 頸椎人工椎間盤置換術:ICD-9-CM 81.62
- 腰椎人工椎間盤置換術:ICD-9-CM 84.60
- 給付標準:
- 單節段退化性疾病
- 經3個月以上保守治療無效
- 無嚴重合併症(如骨質疏鬆、感染)
(二)人工椎間盤健保自費項目
- 進口假體材料費:自費比例約50%-70%
- 高階複健設備:如抗重力跑步機、等速肌力訓練儀
- 長期追蹤檢查:如每年MRI、骨密度檢測
(三)人工椎間盤健保申請流程
- 初審:
- 醫師提交病歷、影像學報告、手術計畫書
- 健保局審核適應症與手術必要性
- 複審:
- 醫學中心專家會診(抽查率約20%)
- 確認無更經濟的替代方案(如融合術)
- 給付決定:
- 通過者:健保支付約30%-50%手術費
- 未通過者:需自費或申請大病醫療補助
九、Q&A:患者最關心的五大問題
Q1:人工椎間盤手術後如何保養?
-
體位管理:
-
術後6周內避免彎腰、扭腰、提重物(>5公斤)
-
坐姿時保持腰椎前凸,可使用腰靠
-
復健運動:
-
術後3個月:游泳、騎腳踏車(低阻力模式)
-
術後6個月:可嘗試瑜伽(避免深度前彎)
-
定期追蹤:
-
術後3、6、12個月復查X光、MRI
-
每年檢測骨密度(女性患者需加做雌激素檢測)
Q2:人工椎間盤有健保給付嗎?
-
給付範圍:僅限單節段退化性疾病,且需滿足以下條件:
-
年齡18-60歲
-
無骨質疏鬆(T值>-2.5)
-
無惡性腫瘤骨轉移
-
自費比例:
-
假體材料費自費約50%-70%
-
手術費自費約10%-20%
Q3:全陶瓷人工椎間盤多少錢?
-
費用範圍:
-
單節段:新台幣80萬-120萬元
-
雙節段:新台幣150萬-200萬元
-
費用構成:
-
假體材料費:約佔60%-70%
-
手術費:約佔20%-30%
-
住院與復健費:約佔10%
Q4:頸椎人工椎間盤使用年限
-
平均壽命:
-
良好護理下:20-70年
-
吸菸者或重體力勞動者:10-20年
-
影響因素:
-
假體材料:陶瓷>金屬-聚乙烯>全金屬
-
手術技術:終板打磨精度、假體位置
-
術後護理:避免劇烈運動、定期復健
Q5:腰椎人工椎間盤使用年限
-
平均壽命:
-
理想狀況:30-50年
-
實際統計:
- 10年存活率:85%-90%
- 20年存活率:70%-75%
-
延長壽命的方法:
-
控制體重(BMI
-
避免長期久坐(每30分鐘起身活動)
-
強化核心肌群(如平板支撐、鳥狗式)
小結:理性選擇,科學護理
人工椎間盤技術為脊椎退化性疾病患者提供了新希望,但並非人人適用。患者需充分了解手術利弊,結合自身經濟能力、生活型態與醫師建議,做出理性決策。術後嚴格遵循復健計畫,定期追蹤檢查,方能最大限度延長假體壽命,提升生活品質。